Eficaz spray nasal para rescates en hipoglucemias
|
Por el equipo editorial de HospiMedica en español Actualizado el 14 Jan 2016 |
Un aerosol intranasal de glucagón es tan bueno como el glucagón inyectable para el tratamiento de la hipoglucemia, en pacientes con diabetes de tipo 1, según un nuevo estudio.
Investigadores de la Universidad de Pensilvania (Filadelfia, PA, EUA), la Universidad de Yale (Nueva Haven, CT, EUA) y otras instituciones, realizaron un estudio de no inferioridad, cruzado, aleatorio, con la participación de 75 adultos voluntarios con diabetes tipo 1 (edad media 33 años, con diabetes durante una mediana de 18 años). Los participantes del estudio se sometieron a dos consultas de dosificación de glucagón, programadas con 1-4 semanas de diferencia. En la primera consulta se les asignó al azar para recibir 3 mg de glucagón intranasal o 1 mg de glucagón intramuscular, intercambiando el tipo de preparación durante la segunda consulta.
Cada consulta fue realizada después de un ayuno nocturno, después de lo cual los investigadores indujeron la hipoglucemia mediante una infusión de insulina. Una vez que la concentración de glucosa se redujo a menos de 60 mg/dL, se detuvo la infusión de insulina. Cinco minutos más tarde, los investigadores administraron el glucagón y recogieron muestras de sangre para determinar la glucosa a intervalos regulares durante 90 minutos. Se midieron los niveles de insulina tras la administración de glucagón y 30 y 60 minutos después. Los investigadores también evaluaron los síntomas de hipoglucemia al inicio del estudio y en intervalos regulares.
Los resultados mostraron que se cumplieron los criterios de éxito en todas las administraciones intramusculares y en todas menos una de las administraciones intranasales; en el caso intranasal, inicialmente sin éxito, se alcanzaron los criterios de éxito a los 40 minutos en lugar de los especificados previamente de 30 minutos. El aumento de las concentraciones de glucosa después del glucagón intranasal se producía después de la de la administración intramuscular por unos 3 minutos. Los síntomas de la hipoglucemia fueron mayores en el grupo intranasal durante los primeros 45 minutos después de la administración, pero fueron similares después de eso, mientras que los niveles de insulina en plasma fueron similares en ambos grupos. El estudio fue publicado el 17 de diciembre de 2015, en la revista Diabetes Care.
“Una preparación intranasal sin aguja es probable que sea preferida debido a su relativa simplicidad, en comparación con las formulaciones inyectables, sobre todo porque las personas que tienen que administrar el glucagón de rescate por lo general no son profesionales entrenados de la medicina”, dijo el autor principal, Michael Rickels, MD, de la Universidad de Pensilvania. “El ligero retraso en la respuesta glucémica sería probablemente clínicamente intrascendente y en muchas circunstancias podrían ser compensados por el tiempo necesario, los errores y los fracasos para suministrar, entre los cuidadores no médicos, durante la preparación y la administración de la formulación intramuscular inyectable”.
El glucagón es una hormona peptídica producida naturalmente por las células alfa del páncreas que aumenta la concentración de glucosa en el torrente sanguíneo. Su efecto es opuesto al de la insulina, que disminuye la concentración de glucosa. Como resultado, el glucagón y la insulina son parte de un sistema de retroalimentación que mantiene los niveles de glucosa en sangre, en un nivel estable. El glucagón intranasal, utilizado en el estudio, estaba envasado en un dispositivo de un solo uso, diseñado para disparar un polvo seco hasta las fosas nasales.
Enlaces relacionados:
University of Pennsylvania
Yale University
Investigadores de la Universidad de Pensilvania (Filadelfia, PA, EUA), la Universidad de Yale (Nueva Haven, CT, EUA) y otras instituciones, realizaron un estudio de no inferioridad, cruzado, aleatorio, con la participación de 75 adultos voluntarios con diabetes tipo 1 (edad media 33 años, con diabetes durante una mediana de 18 años). Los participantes del estudio se sometieron a dos consultas de dosificación de glucagón, programadas con 1-4 semanas de diferencia. En la primera consulta se les asignó al azar para recibir 3 mg de glucagón intranasal o 1 mg de glucagón intramuscular, intercambiando el tipo de preparación durante la segunda consulta.
Cada consulta fue realizada después de un ayuno nocturno, después de lo cual los investigadores indujeron la hipoglucemia mediante una infusión de insulina. Una vez que la concentración de glucosa se redujo a menos de 60 mg/dL, se detuvo la infusión de insulina. Cinco minutos más tarde, los investigadores administraron el glucagón y recogieron muestras de sangre para determinar la glucosa a intervalos regulares durante 90 minutos. Se midieron los niveles de insulina tras la administración de glucagón y 30 y 60 minutos después. Los investigadores también evaluaron los síntomas de hipoglucemia al inicio del estudio y en intervalos regulares.
Los resultados mostraron que se cumplieron los criterios de éxito en todas las administraciones intramusculares y en todas menos una de las administraciones intranasales; en el caso intranasal, inicialmente sin éxito, se alcanzaron los criterios de éxito a los 40 minutos en lugar de los especificados previamente de 30 minutos. El aumento de las concentraciones de glucosa después del glucagón intranasal se producía después de la de la administración intramuscular por unos 3 minutos. Los síntomas de la hipoglucemia fueron mayores en el grupo intranasal durante los primeros 45 minutos después de la administración, pero fueron similares después de eso, mientras que los niveles de insulina en plasma fueron similares en ambos grupos. El estudio fue publicado el 17 de diciembre de 2015, en la revista Diabetes Care.
“Una preparación intranasal sin aguja es probable que sea preferida debido a su relativa simplicidad, en comparación con las formulaciones inyectables, sobre todo porque las personas que tienen que administrar el glucagón de rescate por lo general no son profesionales entrenados de la medicina”, dijo el autor principal, Michael Rickels, MD, de la Universidad de Pensilvania. “El ligero retraso en la respuesta glucémica sería probablemente clínicamente intrascendente y en muchas circunstancias podrían ser compensados por el tiempo necesario, los errores y los fracasos para suministrar, entre los cuidadores no médicos, durante la preparación y la administración de la formulación intramuscular inyectable”.
El glucagón es una hormona peptídica producida naturalmente por las células alfa del páncreas que aumenta la concentración de glucosa en el torrente sanguíneo. Su efecto es opuesto al de la insulina, que disminuye la concentración de glucosa. Como resultado, el glucagón y la insulina son parte de un sistema de retroalimentación que mantiene los niveles de glucosa en sangre, en un nivel estable. El glucagón intranasal, utilizado en el estudio, estaba envasado en un dispositivo de un solo uso, diseñado para disparar un polvo seco hasta las fosas nasales.
Enlaces relacionados:
University of Pennsylvania
Yale University
Últimas Cuidados Criticos noticias
- Tecnología innovadora combina detección y tratamiento de trastornos del sistema nervioso en un solo procedimiento.
- Irradiación de plasma promueve una cicatrización ósea más rápida
- Nuevo dispositivo trata la lesión renal aguda por sepsis
- La revascularización mejora la calidad de vida de pacientes con isquemia crónica que amenaza las extremidades
- Modelos de predicción basados en IA predicen con precisión el deterioro de pacientes en cuidados críticos
- PCI preventiva para placas coronarias de alto riesgo reduce los eventos cardíacos
- Herramienta de IA guía el diagnóstico rápido y la predicción de sepsis
- Primer sistema de alerta de sepsis impulsado por IA del mundo detecta sepsis en un minuto
- Nueva tecnología podría revolucionar atención de valvulopatías cardíacas
- Dispositivo electrónico portátil súper permeable permite monitorear bioseñales a largo plazo
- Nuevo hidrogel con capacidades mejoradas para tratar aneurismas y detener su progresión
- Nueva herramienta de IA predice eventos médicos para respaldar toma de decisiones clínicas en entornos de atención médica
- El magnetómetro de un teléfono inteligente utiliza hidrogel magnetizado para medir biomarcadores para el diagnóstico de enfermedades
- Malla bioelectrónica crece con tejidos cardíacos para monitorización cardíaca integral
- Procedimiento mínimamente invasivo ofrece última esperanza para pacientes que enfrentan amputación debido a enfermedad vascular grave
- Cápsula tragable podría transformar detección de enfermedades gastrointestinales
Canales
Técnicas Quirúrgicas
ver canal
Plataforma de imágenes de vanguardia detecta cáncer de mama residual que no se detectó durante la cirugía de lumpectomía
El cáncer de mama es cada vez más común y las estadísticas indican que 1 de cada 8 mujeres desarrollará la enfermedad a lo largo de su vida. La lumpectomía sigue... Más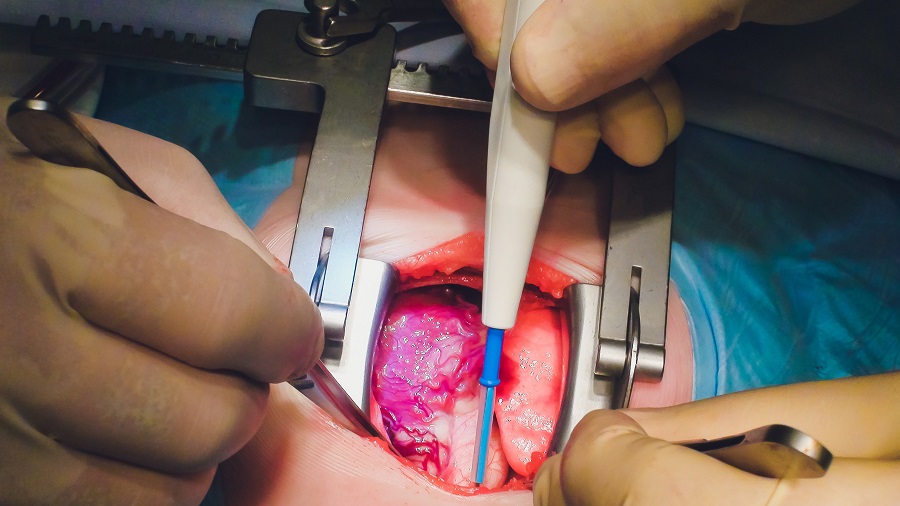
Modelos computacionales predicen la fuga de válvulas cardíacas en niños
El síndrome del corazón izquierdo hipoplásico es un defecto congénito grave en el que el lado izquierdo del corazón de un bebé está subdesarrollado y es... Más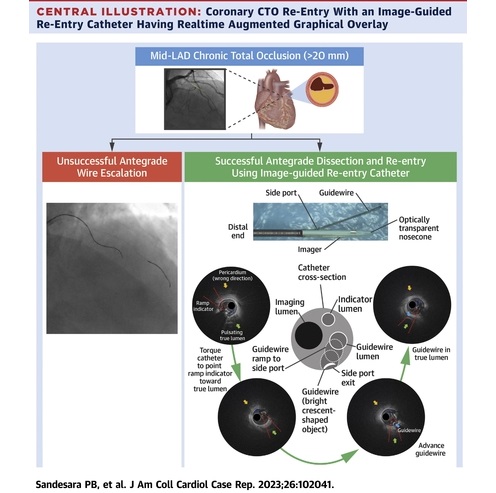
Dispositivo innovador permite orientación visual clara y en tiempo real para intervenciones cardiovasculares efectivas
La oclusión total crónica coronaria (OCT) es una afección en la que una arteria coronaria queda completamente bloqueada debido a la acumulación de placa. Aproximadamente entre... MásCuidados de Pacientes
ver canal
Solución de optimización de la capacidad quirúrgica ayuda a hospitales a impulsar utilización de quirófanos
Una solución innovadora tiene la capacidad de transformar la utilización de la capacidad quirúrgica al atacar la causa raíz de las ineficiencias los bloques de tiempo quirúrgico.... Más
Innovación revolucionaria en esterilización de instrumentos quirúrgicos mejora significativamente rendimiento del quirófano
Una innovación revolucionaria permite a los hospitales mejorar significativamente el tiempo de procesamiento de instrumentos y el rendimiento en quirófanos y departamentos de procesamiento... Más
Cama para UCI de próxima generación ayuda a abordar necesidades complejas de cuidados intensivos
A medida que el entorno de cuidados intensivos se vuelve cada vez más exigente y complejo debido a las cambiantes necesidades de los hospitales, existe una necesidad apremiante de innovaciones que... MásTI
ver canal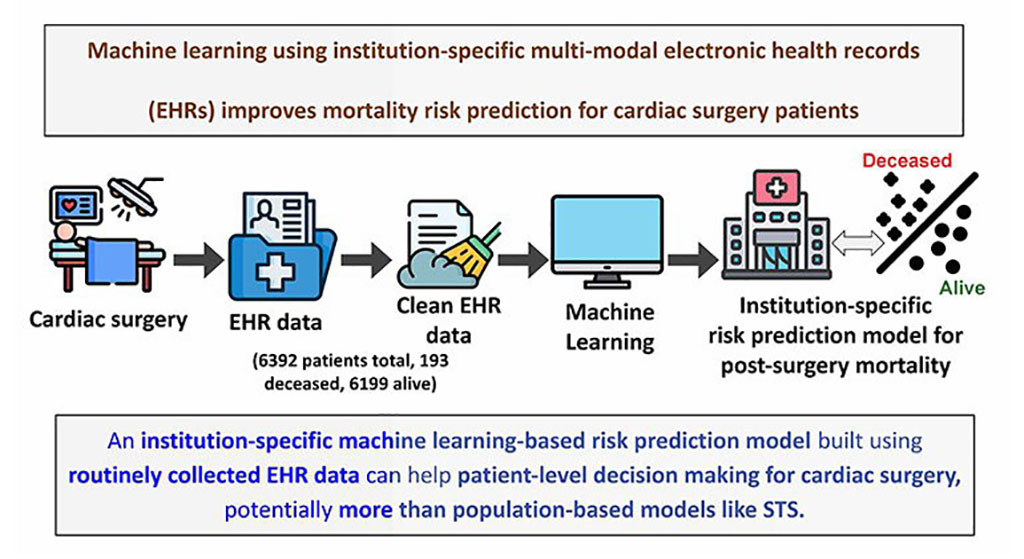
Modelo de aprendizaje automático mejora predicción del riesgo de mortalidad para pacientes de cirugía cardíaca
Se han implementado algoritmos de aprendizaje automático para crear modelos predictivos en varios campos médicos, y algunos han demostrado mejores resultados en comparación con sus... Más
Colaboración estratégica para desarrollar e integrar IA generativa en el cuidado de la salud
Los más altos expertos de la industria han subrayado el requisito inmediato de que los sistemas de salud y los hospitales respondan a las severas presiones de costos y márgenes.... MásPruebas POC
ver canal
Lector de inmunoensayo de pruebas POC proporciona análisis cuantitativo de kits de prueba para diagnóstico más preciso
Un lector de inmunoensayos cuantitativos pequeño y liviano que proporciona un análisis cuantitativo de cualquier tipo de kits o tiras de prueba rápida, y se puede conectar a una PC... Más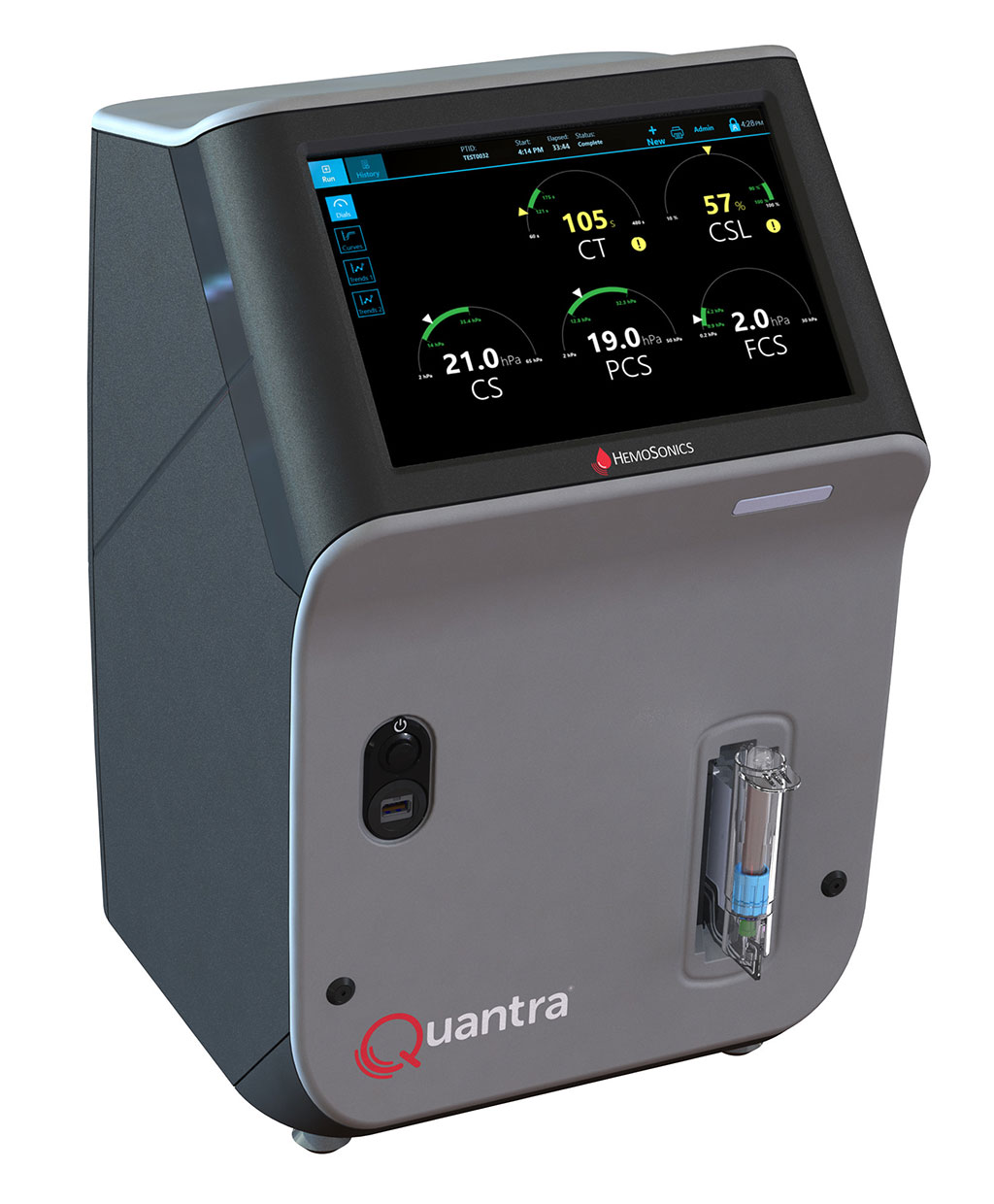
Sistema de hemostasia de sangre total POC de última generación reconoce necesidades específicas de servicios de emergencia y quirófanos
Las pruebas hemostáticas actuales proporcionan solo un subconjunto de la información necesaria, o tardan demasiado en ser útiles en situaciones críticas de hemorragia, lo que... Más
Laboratorio portátil permitirá identificación de infecciones bacterianas más rápida y económica en el punto de necesidad
La resistencia a los antimicrobianos (RAM) es la falta de respuesta de las bacterias a un determinado antibiótico debido a mutaciones o genes de resistencia que la especie ha adquirido.... MásNegocios
ver canal
Johnson & Johnson adquiere la empresa de dispositivos médicos cardiovasculares Shockwave Medical
Johnson & Johnson (New Brunswick, Nueva Jersey, EUA) y Shockwave Medical (Santa Clara, CA, EUA.) han firmado un acuerdo definitivo en virtud del cual Johnson & Johnson adquirirá todas las... Más