Verificación cruzada entre médicos de urgencias reduce el daño
|
Por el equipo editorial de HospiMedica en español Actualizado el 17 May 2018 |

Imagen: Un nuevo estudio sugiere que unos minutos de consulta pueden evitar eventos adversos en el departamento de urgencias (Fotografía cortesía de Dreamstime).
Un nuevo estudio sugiere que la verificación cruzada sistemática entre los médicos puede ser una clave para reducir la alta tasa de eventos adversos en el departamento de urgencias (DU).
Investigadores de la Universidad de la Sorbona (París, Francia), el Hospital Pitie-Salpetriere (París, Francia) y otras instituciones, realizaron un ensayo cruzado aleatorizado por grupos que incluyó una muestra aleatoria de 1.680 pacientes atendidos en seis DU en Francia durante dos períodos de 10 días. La intervención incluyó una verificación cruzada sistemática entre los médicos del DU tres veces al día, que incluyó una presentación breve del caso de un médico a otro, seguida de los comentarios del segundo médico. El resultado principal fue un error médico, definido como un evento adverso o un evento adverso grave.
Los resultados mostraron que hubo 54 eventos adversos entre 840 pacientes (6,4%) durante la intervención de verificación cruzada, en comparación con 90 eventos adversos en 840 pacientes (10,7%) durante el período de control, una reducción relativa del 40%. La mayoría de las reducciones se produjeron en eventos adversos definidos como cuasiaccidentes, con una reducción del 47%. Los errores en el manejo de la sepsis representaron más del 40% de los eventos adversos graves prevenibles. La duración media de las sesiones de verificación cruzada fue de nueve minutos, durante las que se discutían los casos de aproximadamente siete pacientes. El estudio fue publicado el 23 de abril de 2018 en la revista JAMA Internal Medicine.
“La reducción en los eventos adversos graves prevenibles con la verificación cruzada sistemática no alcanzó significación estadística; solo las reducciones en cuasiaccidentes lo hicieron”, explicó el autor principal Yonathan Freund, MD, PhD, de Hospital Pitié-Salpêtrière. “No se pudo determinar de manera decisiva si un evento adverso fue el resultado de un diagnóstico erróneo o de la implementación de un plan inadecuado para el diagnóstico correcto. Esto incluyó errores médicos asociados a la sepsis, que pueden ser particularmente relevantes, porque los eventos adversos serios más comunes fueron violaciones de las directrices de la campaña para la sepsis sobreviviente”.
Un evento adverso se define como una lesión prevenible o no evitable causada por el tratamiento médico (en lugar de la enfermedad subyacente) y que la hospitalización prolongada produjo una discapacidad en el momento del alta, o ambas cosas. Los eventos adversos también incluyen errores, definidos como actos de comisión u omisión que conducen a un resultado indeseable o potencial significativo para tal resultado, y cuasierrores, en los que se cometió un error, pero el paciente no experimentó daño clínico, ya sea a través de la detección temprana o por pura suerte.
Investigadores de la Universidad de la Sorbona (París, Francia), el Hospital Pitie-Salpetriere (París, Francia) y otras instituciones, realizaron un ensayo cruzado aleatorizado por grupos que incluyó una muestra aleatoria de 1.680 pacientes atendidos en seis DU en Francia durante dos períodos de 10 días. La intervención incluyó una verificación cruzada sistemática entre los médicos del DU tres veces al día, que incluyó una presentación breve del caso de un médico a otro, seguida de los comentarios del segundo médico. El resultado principal fue un error médico, definido como un evento adverso o un evento adverso grave.
Los resultados mostraron que hubo 54 eventos adversos entre 840 pacientes (6,4%) durante la intervención de verificación cruzada, en comparación con 90 eventos adversos en 840 pacientes (10,7%) durante el período de control, una reducción relativa del 40%. La mayoría de las reducciones se produjeron en eventos adversos definidos como cuasiaccidentes, con una reducción del 47%. Los errores en el manejo de la sepsis representaron más del 40% de los eventos adversos graves prevenibles. La duración media de las sesiones de verificación cruzada fue de nueve minutos, durante las que se discutían los casos de aproximadamente siete pacientes. El estudio fue publicado el 23 de abril de 2018 en la revista JAMA Internal Medicine.
“La reducción en los eventos adversos graves prevenibles con la verificación cruzada sistemática no alcanzó significación estadística; solo las reducciones en cuasiaccidentes lo hicieron”, explicó el autor principal Yonathan Freund, MD, PhD, de Hospital Pitié-Salpêtrière. “No se pudo determinar de manera decisiva si un evento adverso fue el resultado de un diagnóstico erróneo o de la implementación de un plan inadecuado para el diagnóstico correcto. Esto incluyó errores médicos asociados a la sepsis, que pueden ser particularmente relevantes, porque los eventos adversos serios más comunes fueron violaciones de las directrices de la campaña para la sepsis sobreviviente”.
Un evento adverso se define como una lesión prevenible o no evitable causada por el tratamiento médico (en lugar de la enfermedad subyacente) y que la hospitalización prolongada produjo una discapacidad en el momento del alta, o ambas cosas. Los eventos adversos también incluyen errores, definidos como actos de comisión u omisión que conducen a un resultado indeseable o potencial significativo para tal resultado, y cuasierrores, en los que se cometió un error, pero el paciente no experimentó daño clínico, ya sea a través de la detección temprana o por pura suerte.
Últimas Cuidados Criticos noticias
- Dispositivo electrónico portátil súper permeable permite monitorear bioseñales a largo plazo
- Nuevo hidrogel con capacidades mejoradas para tratar aneurismas y detener su progresión
- Nueva herramienta de IA predice eventos médicos para respaldar toma de decisiones clínicas en entornos de atención médica
- El magnetómetro de un teléfono inteligente utiliza hidrogel magnetizado para medir biomarcadores para el diagnóstico de enfermedades
- Malla bioelectrónica crece con tejidos cardíacos para monitorización cardíaca integral
- Procedimiento mínimamente invasivo ofrece última esperanza para pacientes que enfrentan amputación debido a enfermedad vascular grave
- Cápsula tragable podría transformar detección de enfermedades gastrointestinales
- Implante a escala milimétrica, sin chip ni batería monitorea de forma inalámbrica parámetros de salud
- Sensor en papel allana el camino para sensores portátiles para monitoreo de la salud
- Primer sensor de temperatura inalámbrico implantable monitorea enfermedad inflamatoria intestinal crónica
- Nueva herramienta predice riesgos cardiovasculares después del trasplante de médula ósea
- Reloj de imágenes fotoacústicas podría permitir diagnóstico preliminar de enfermedades
- Balones recubiertos de medicamentos ofrecen opción de tratamiento superior para pacientes sometidos a angioplastia coronaria
- Nuevo dispositivo de asistencia ventricular izquierda podría proporcionar opción de tratamiento alternativa al trasplante cardíaco
- Sensor electroquímico monitorea biomarcadores de orina de enfermedades neurológicas en tiempo real
- Nuevo sistema de sensor endoscópico mide señales eléctricas intestinales defectuosas para detectar trastornos gastrointestinales
Canales
Técnicas Quirúrgicas
ver canal
Simple protocolo de prevención puede reducir infecciones peligrosas del sitio quirúrgico
Las infecciones del sitio quirúrgico (ISQ) representan un riesgo significativo en el sector de la salud, aumentando la probabilidad de muerte del paciente hasta 11 veces en comparación con... Más
Nuevos implantes inteligentes podrían monitorear continuamente y promover activamente la curación ósea
Los huesos poseen una combinación única de estabilidad y elasticidad; no sólo crecen y se renuevan, sino que también están diseñados para soportar una fuerza sustancial.... MásCuidados de Pacientes
ver canal
Solución de optimización de la capacidad quirúrgica ayuda a hospitales a impulsar utilización de quirófanos
Una solución innovadora tiene la capacidad de transformar la utilización de la capacidad quirúrgica al atacar la causa raíz de las ineficiencias los bloques de tiempo quirúrgico.... Más
Innovación revolucionaria en esterilización de instrumentos quirúrgicos mejora significativamente rendimiento del quirófano
Una innovación revolucionaria permite a los hospitales mejorar significativamente el tiempo de procesamiento de instrumentos y el rendimiento en quirófanos y departamentos de procesamiento... Más
Cama para UCI de próxima generación ayuda a abordar necesidades complejas de cuidados intensivos
A medida que el entorno de cuidados intensivos se vuelve cada vez más exigente y complejo debido a las cambiantes necesidades de los hospitales, existe una necesidad apremiante de innovaciones que... MásTI
ver canal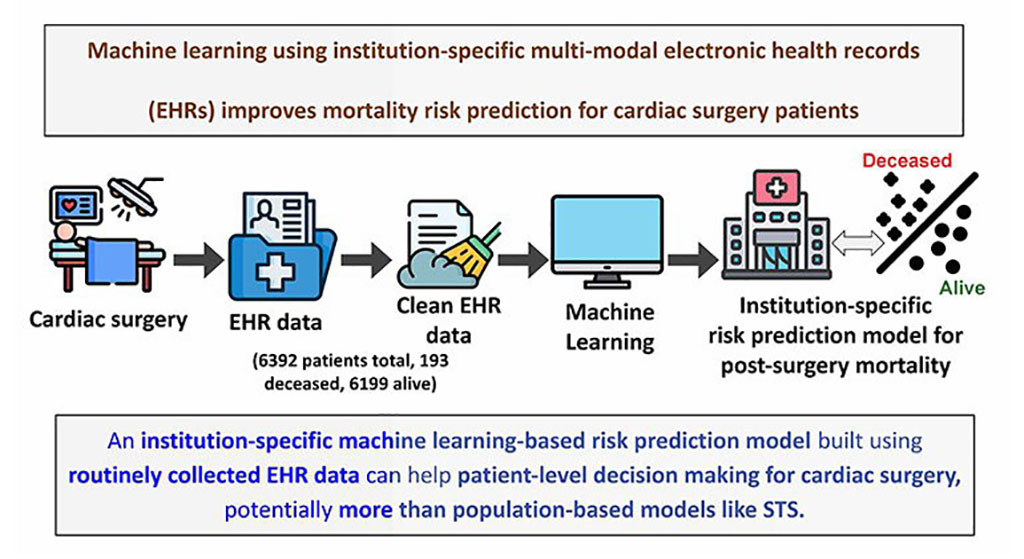
Modelo de aprendizaje automático mejora predicción del riesgo de mortalidad para pacientes de cirugía cardíaca
Se han implementado algoritmos de aprendizaje automático para crear modelos predictivos en varios campos médicos, y algunos han demostrado mejores resultados en comparación con sus... Más
Colaboración estratégica para desarrollar e integrar IA generativa en el cuidado de la salud
Los más altos expertos de la industria han subrayado el requisito inmediato de que los sistemas de salud y los hospitales respondan a las severas presiones de costos y márgenes.... MásPruebas POC
ver canal
Lector de inmunoensayo de pruebas POC proporciona análisis cuantitativo de kits de prueba para diagnóstico más preciso
Un lector de inmunoensayos cuantitativos pequeño y liviano que proporciona un análisis cuantitativo de cualquier tipo de kits o tiras de prueba rápida, y se puede conectar a una PC... Más
Sistema de hemostasia de sangre total POC de última generación reconoce necesidades específicas de servicios de emergencia y quirófanos
Las pruebas hemostáticas actuales proporcionan solo un subconjunto de la información necesaria, o tardan demasiado en ser útiles en situaciones críticas de hemorragia, lo que... Más
Laboratorio portátil permitirá identificación de infecciones bacterianas más rápida y económica en el punto de necesidad
La resistencia a los antimicrobianos (RAM) es la falta de respuesta de las bacterias a un determinado antibiótico debido a mutaciones o genes de resistencia que la especie ha adquirido.... MásNegocios
ver canal
Mindray adquirirá empresa china de dispositivos médicos APT Medical
Un reciente análisis exhaustivo de la industria ha demostrado que el mercado cardiovascular mundial ha alcanzado una valoración de 56 mil millones de dólares. En particular, el segmento... Más